Atualmente, cerca de 3% das crianças nascem com alergia ao leite, sendo que a maioria deixa de ser alérgica até os 2 anos de idade.
O leite é um alimento muito rico nutricionalmente, constituído por água (87,5%), gordura (3,8%), proteína (3,4%), lactose (4,5%) e sais minerais e vitaminas (0,8%). Devido à sua composição, o consumo de leite e seus derivados já foi associado à prevenção de problemas de saúde como a osteoporose, melhoria no funcionamento do sistema nervoso e auxílio no controle da pressão arterial.
No entanto, apesar de promover esses benefícios à saúde, algumas pessoas têm restrições quanto ao consumo de leite, como em casos de intolerância à lactose e a alergia ao leite. Embora muitas pessoas confundam as duas condições, elas não se tratam do mesmo problema. Assim, o objetivo deste texto é esclarecer as diferenças entre elas.
Alergia ao Leite
Atualmente, cerca de 3% das crianças nascem com alergia ao leite, sendo que a maioria deixa de ser alérgica até os 2 anos de idade. Normalmente, as outras crianças superam a alergia na faixa etária de 4 a 5 anos, mas algumas podem chegar à vida adulta ainda apresentando alergia ao leite (Warren et al., 2022).
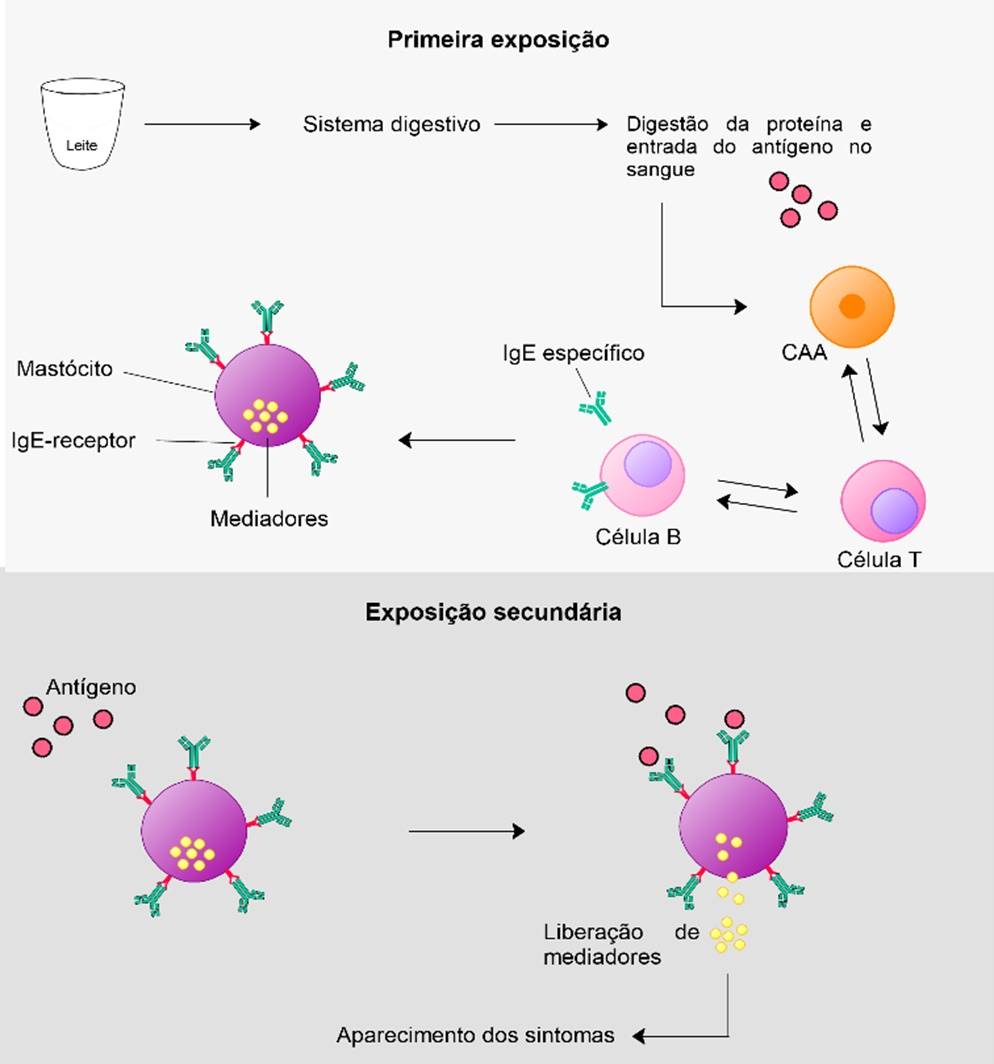
O processo de alergia ao leite é caracterizado por uma reação de hipersensibilidade do sistema imunológico em resposta à presença das proteínas do leite no organismo (reação antígeno-anticorpo) (Figura 1).
A resposta alérgica pode ocorrer mediante a ingestão de leite e derivados ou pelo contato das proteínas do leite com a pele e/ou sistema respiratório. Essa resposta é mediada por imunoglobulinas (IgE) e ocorre quando o organismo do indivíduo desenvolve anticorpos IgE contra um antígeno, que nesse caso são as proteínas ou peptídeos do leite de vaca.
Na primeira exposição, o antígeno (proteína do leite) é processado por uma célula apresentadora de antígeno (CAA, Figura 1) que apresenta a proteína (antígeno) às células de defesa, T e B, levando a uma produção de anticorpos IgE específicos para o respectivo antígeno. Depois, esses anticorpos IgE específicos circulam pelo organismo e se ligam aos receptores IgE na superfície de células chamadas mastócitos.
Esse primeiro contato entre o alérgeno e o indivíduo é conhecido como fase de sensibilização e é assintomática. Por outro lado, quando ocorre uma reexposição às proteínas do leite (antígeno), a resposta alérgica será muito mais rápida e forte, uma vez que o antígeno se ligará diretamente aos IgE específicos que o indivíduo desenvolveu anteriormente após a primeira exposição.
Essa ligação antígeno-IgE específico irá ocasionar a liberação de mediadores pré-formados, como a histamina, induzem uma série de processos biológicos, como vasodilatação, secreção mucosa e contração do músculo liso, que desencadeiam os diversos sintomas alérgicos (Figura 1). Portanto, nos casos de reexposição, as reações são sintomáticas e os sintomas aparecem rapidamente, dentro de segundos a minutos após o contato com as proteínas do leite.
O leite contém pelo menos 20 proteínas potencialmente alergênicas, mas a alergia é mais frequentemente causada pelas proteínas de soro de leite (como a β-lactoglobulina, por exemplo). A maioria dos indivíduos com alergia ao leite são sensíveis a mais de um alérgeno, podendo apresentar uma variabilidade de sintomas (D’auria et al., 2021).
A alergia ao leite pode provocar reações na pele, como inchaço dos lábios, boca, língua, rosto ou garganta. Também pode causar urticária, erupção cutânea ou vermelhidão e coceira na pele ou nos olhos. Problemas respiratórios como espirros, congestão nasal, coriza, tosse ou chiado no peito e asma também podem ser sintomas de uma alergia ao leite. Algumas pessoas podem apresentar quadros sintomáticos com diarreia e vômitos também (Warren et al., 2022).
As manifestações clínicas da alergia ao leite de vaca (ALV) variam muito em relação ao tipo e gravidade, sendo, portanto, uma das alergias alimentares mais difíceis de diagnosticar. O diagnóstico começa a partir do início dos sintomas.
- BNDES defende novo Plano Brasil Soberano para ajudar exportadoras
- CNA sugere à FPA aumentar mistura de biodiesel e zerar alíquota do AFRMM
- Congresso promulga decreto legislativo do acordo entre Mercosul e UE
- Exportação de grãos na Ucrânia cai 23% com cai nos embarques de milho e trigo
- Fávaro: Brasil e Bolívia avançam em acordo regulatório para facilitar comércio
Ele é baseado no histórico clínico, exame físico e testes alérgicos. Primeiramente é avaliado o histórico familiar e individual para analisar os sinais e sintomas do paciente. Um dos fatores investigados é o tempo entre a ingestão do produto lácteo e a manifestação da reação adversa, uma vez que a resposta alérgica é caracterizada por curtos espaços de tempo (até cerca de 2 horas após a ingestão do alérgeno) (Brozek et al. 2022). Sucessivamente, é realizado um diagnóstico diferencial por meio de avaliação laboratorial e exame físico (D’auria et al., 2021).
Figura 1. Esquema da reação alérgica ao leite.
Entender o diagnóstico da ALV é essencial para o tratamento dos pacientes. Normalmente, o tratamento aplicado para a alergia ao leite é a prescrição de uma dieta com a eliminação de leite e derivados. Em alguns casos a alergia pode se resolver sozinha, assim, após um determinado período sem ingerir leite, esse alimento é reintroduzido na dieta para ver se ele causa alguma reação.
Caso o paciente continue apresentando ALV, o leite é definitivamente retirado da dieta. A imunoterapia oral recentemente surgiu como uma nova estratégia terapêutica promissora, já que a restrição do consumo de leite tinha como resultado uma redução na qualidade de vida e consequentes impactos nutricional, social e psicológicos (Warren et al., 2022).
Esse tratamento, de uso indicado em crianças, consiste basicamente na exposição oral de leite em baixas doses, que ao longo do tempo pode levar ao desenvolvimento de tolerância ao consumo desse alimento. Devido à introdução da imunoterapia oral, a abordagem passiva envolvendo exclusão total de leite da dieta mudou para uma abordagem proativa. Por outro lado, adultos com alergia permanente não podem ingerir leite e seus derivados (Giannetti et al., 2021).
Como dito anteriormente, a alergia ao leite é um processo mediado pelas IgE, portanto, para desencadear o processo alérgico, as proteínas do leite se ligam às IgE (Figura 1). Assim, o tipo de produto alimentício, que contém o leite como ingrediente, pode influenciar na gravidade da resposta alérgica.
Por exemplo, alimentos que passaram por uma longa etapa de aquecimento durante sua produção podem sofrer modificações nas estruturas das suas proteínas, afetando sua ligação com os anticorpos IgE específicos. Além disso, estudos mostram que a presença dos outros componentes da matriz alimentícia, também pode afetar a ligação proteína-IgE. Assim, muitas pessoas alérgicas ao leite podem consumir produtos de panificação, por exemplo, sem manifestar reação alérgica (Warren et al., 2022).
Intolerância à Lactose
O principal carboidrato encontrado no leite é a lactose (4,5%), um dissacarídeo formado pela ligação de dois monossacarídeos: a glicose e a galactose. Para serem absorvidos pelo organismo humano, os carboidratos precisam estar na sua forma mais simples, isto é, na forma de monossacarídeos.
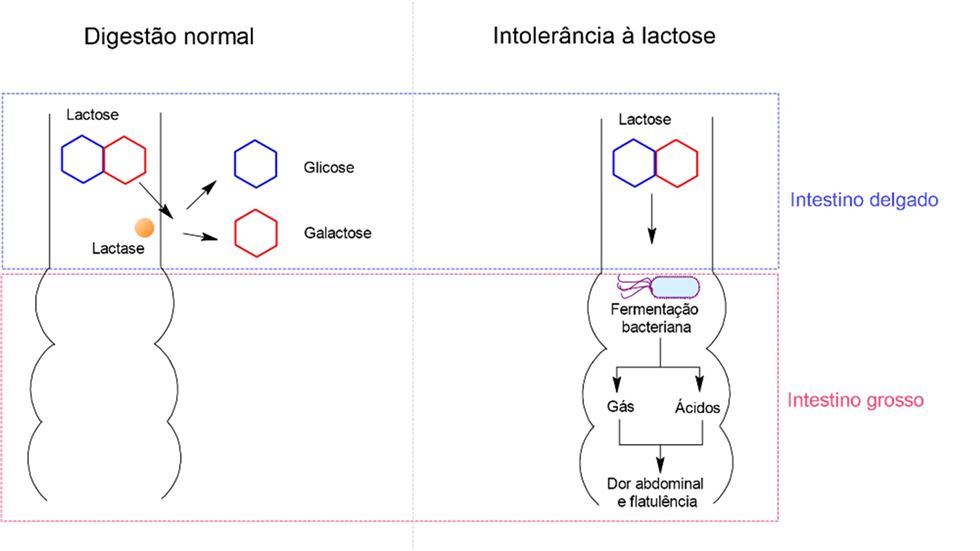
Assim, durante a digestão da lactose, sua estrutura é hidrolisada por uma enzima chamada lactase, que fica localizada no intestino delgado, para promover a liberação dos monossacarídeos glicose e galactose (Figura 2).
Os organismos que apresentam intolerância à lactose são caracterizados pela má digestão desse carboidrato devido à sua incapacidade de sintetizar a lactase, ou de sintetizar quantidade reduzida da enzima. Nesses casos, a lactose não hidrolisada, que permanece no intestino grosso, é utilizada como substrato pela flora bacteriana em processos fermentativos que gera gases e ácidos (Singh et al., 2022).
Os principais sintomas da intolerância à lactose são problemas gastrointestinais, como dor e distensão abdominal, náuseas, irritação intestinal, flatulência, vômitos e diarreia. Esses sintomas manifestam-se, normalmente, de 30 min a 4 h após a ingestão e variam de acordo com a quantidade de lactose consumida que depende do tipo de lácteo consumido.
Figura 2. Esquema do processo de digestão da lactose por um organismo tolerante (a) e de um intolerante (b) à lactose.
O diagnóstico correto é de extrema importância para a realização do tratamento adequado. Antigamente a recomendação dada para as pessoas intolerantes era a exclusão total de leite e derivados da dieta. No entanto, devido às propriedades nutricionais dos lácteos, como fonte importante de cálcio, proteínas, minerais e ácidos graxos poli-insaturados, alternativas de tratamento foram sendo exploradas ao longo dos anos.
Atualmente, a intolerância à lactose afeta mais da metade da população mundial, cujo cenário promove o crescente aumento da demanda por produtos lácteos com baixo teor de lactose ou sem lactose (Singh et al., 2022).
Alguns indivíduos com intolerância à lactose conseguem ingerir de 12 a 15 gramas de lactose diariamente sem manifestar reações adversas. Nesse sentido, alguns lácteos com concentrações de lactose menor que a presente no leite podem ser consumidos por essas pessoas.
Por exemplo, produtos lácteos, como o iogurte (~3,3%) e leites fermentados (~0,21%) são produzidos a partir da fermentação da lactose por bactérias láticas, o que reduz bastante o conteúdo de lactose que estava inicialmente presente na matriz alimentícia (Rosa & Alves, 2019).
Os queijos maturados também são excelentes opções de lácteos para serem incluídos nessas dietas, uma vez que, inicialmente há ação de bactérias lácticas que vão fazer uso da lactose durante a fermentação láctica. Posteriormente, durante a etapa de maturação, ocorre a redução da umidade desses queijos, consequentemente, o teor de lactose também reduz, já que esta é solúvel em água.
Em um estudo realizado por Facioni e colaboradores (2021) foi verificado que queijos maturados, como brie, cheddar, ementhal, gorgonzola, grana padano, parmesão e provolone apresentam teor de lactose menor que 10 mg/kg de queijo, sendo este valor tão baixo que eles podem ser considerados como produtos sem lactose (Facioni et al., 2021).
Por outro lado, para as pessoas com intolerância à lactose mais severa, a saída é consumir produtos lácteos que possuem a lactose previamente hidrolisada durante seu processo de fabricação, os conhecidos produtos “zero lactose”.
Atualmente, existe uma extensa variedade de produtos lácteos “zero lactose” disponíveis no mercado. Outra possibilidade é ingerir a enzima lactase, que é amplamente comercializada em farmácias, antes de ingerir leite e derivados.
A semelhança entre alguns sintomas da intolerância à lactose e da alergia ao leite leva muitas pessoas a acreditarem, erroneamente, que uma dieta restrita com a eliminação total de lácteos seja a melhor opção. Como o leite e seus derivados são alimentos importantes para a nutrição humana, é fundamental procurar um diagnóstico médico caso apresente alguma reação adversa após consumir lácteos.